潘峰医生的科普号
- 典型病例 微创椎间孔镜治疗腰椎间盘突出症患者获得极好疗效
0104A先生是一位50岁的公司职员,以前一直都有腰腿痛的毛病,最近3、4个月因为腰部和右腿一直胀痛,很影响工作和生活,找了一家市级医院做针灸、理疗,做了之后觉得腰痛要好一点了,但腿痛却越来越重,走路之后越发明显,甚至有点一瘸一拐,后来晚上睡觉痛醒之后再也睡不着,腿怎么放都觉得不对劲。在做了腰椎的核磁共振之后发现,原来是患上了腰椎间盘突出症,A先生周二上午赶紧来到武汉大学人民医院脊柱外科潘峰教授的门诊就诊。潘峰教授仔细检查后发现,A先生的右腿痛觉过敏,特别是小腿外侧又痛又麻,稍微抬高一点,整个腿就像放电一样痛得受不了。他的腰椎核磁共振显示,腰4/5的椎间盘突出压迫了右腿的神经根,所以导致右腿又痛又麻。潘峰教授把A先生收住院后,做了相关的术前检查,然后根据他的病情决定采用微创椎间孔镜技术为他解除病痛。手术过程中潘峰教授取出了压迫神经根的椎间盘组织,A先生看到后非常吃惊,居然有这么多突出的椎间盘,难怪腿痛得这么厉害的。潘峰教授在取出了压迫神经的椎间盘之后,A先生腰上的神经根就清楚地显露出来,而且非常松弛,这时候A先生觉得自己右腿上的疼痛也都消失了。手术之后第二天,A先生下床走路,觉得腰臀部和右腿上的疼痛都没有了,他非常高兴地伸着腿说:感谢潘教授让我又能正常走路了!
潘峰 副主任医师 武汉大学人民医院 骨1科(脊柱外科)2998人已读 - 精选 腰椎间盘突出症什么时候需要手术?
在看门诊或者是在回答网络咨询时,我经常会碰到这样的病人,他(或她)已经看过医生,而且也做了包括腰椎核磁共振在内的影像学检查,被确诊为腰椎间盘突出症。诊断得了这个病,病人往往迫切希望能治好它,但是在经过一段时间的保守治疗后,如果症状没有好转、或者暂时缓解后又反复发作,那就可能需要手术治疗了。一提到手术,大家不可避免的怀有恐惧感,那么怎样初步判断自己的腰椎间盘突出症是否到了需要手术的地步了呢?教科书上罗列的腰椎间盘突出症的手术指征如下:1.疼痛剧烈,尤以下肢症状为著。2.患者中年,病程较长,影响工作或生活者。3.保守治疗有效,但症状反复发作且疼痛较重。4.极外侧型突出。5.腰椎间盘突出合并有其他原因所致的腰椎管狭窄。6.出现单根神经麻痹或马尾神经麻痹,表现为肌肉瘫痪或出现大小便障碍。其实这么多需要手术的情况简而言之就是一句话:当症状无法忍受时,就需要手术了。我们来看上面手术指征的前4条,当出现剧烈的下肢疼痛(极外侧型突出往往也导致剧烈疼痛);或者工作、生活受到严重影响;或者症状反复发作,当这些情况达到无法忍受的程度时就必须手术。第5条合并腰椎管狭窄会导致无法忍受的下肢疼痛和跛行,需要手术解除。第6条出现肌无力无法行走、大小便不能自解,这是病人无法忍受的,必须手术,而且此时的手术要急诊进行。需要注意的是一旦出现无法忍受的症状,往往提示神经功能损害已到了非常严重的地步,及时手术尚有可能挽救神经功能,但如果病程延误导致神经出现不可恢复性的损伤,那手术后也会残留部分功能障碍。
潘峰 副主任医师 武汉大学人民医院 骨1科(脊柱外科)6360人已读 - 精选 我的腰椎间盘突出症为什么主要是腿痛,腰不痛或仅轻微疼痛?
在门诊经常会碰到因为腿痛来就诊的患者,经过询问病史和体格检查,再结合腰椎的核磁共振,我会告诉他们这是腰椎间盘突出症导致的腿痛,这时患者往往会有这样的疑问:腰椎间盘突出症不是应该引起腰痛吗?但我的疼痛主要是在腿上,腰不痛或只有轻微疼痛啊?要搞清楚这个问题,首先我们要看看腰椎间盘突出症的定义:腰椎间盘变性,纤维环破裂,髓核突出,刺激或压迫神经根、马尾神经所表现的一种综合征。这样我们就明白了,腰椎间盘突出症的病根是在腰上面,但是受到刺激或压迫的神经根和马尾神经是往下半身去的,引起的症状主要是在腿上(小部分在会阴部)。这就好像当一棵树的根部缺水时,最末梢的枝叶会枯萎,但主要问题还是在树根上,解决的办法是对树根、而不是枝叶进行浇水灌溉,就好比当腰椎间盘突出症的患者需要手术时,医生是在腰上、而不是在腿上做手术。
潘峰 副主任医师 武汉大学人民医院 骨1科(脊柱外科)8014人已读 - 精选 椎间孔镜技术治疗腰椎间盘突出症、腰椎管狭窄症的优势
现代外科手术的发展趋势之一是微创化,而椎间孔镜手术是目前治疗腰椎间盘突出症、腰椎管狭窄症最为先进的微创技术,具有以下优势: 1、创伤更小。椎间孔镜手术切口仅0.7cm(其它微创术式或开放手术切口2-5cm不等),无需肌肉剥离,破坏更小,出血<10ml,无切口引流管,术后疼痛轻微。突出复发和再发时更容易补救,甚至可以补救开放手术的问题。 2、更为安全。体现在三方面: 第一,其它微创术式或开放手术均为气管内插管全身麻醉,全麻本身对体内环境有干扰,具有相当危险性,而椎间孔镜手术在局部麻醉下完成,避免了全麻风险,使得很多伴有老年性疾病不能耐受全麻的患者也能接受手术。 第二,其它微创术式或开放手术中 手术医生可能误伤神经根而不自知,而患者因为全麻也无法反馈,待麻醉清醒发现患者瘫痪但为时已晚,椎间孔镜手术患者全程保持清醒状态,当手术医生操作影响到神经根时,患者立即能察觉到并及时告知医生,避免了神经损伤。 第三,椎间孔镜摄像系统将手术野放大约80倍,使病变突出的椎间盘组织与正常的神经组织清晰可辨,从而有效地“消灭敌人,保护好人”。 3、恢复更快。椎间孔镜手术后3天即可带腰围下地活动,避免卧床并发症,1月后恢复正常生活。
潘峰 副主任医师 武汉大学人民医院 骨1科(脊柱外科)7810人已读 - 精选 腰椎椎间孔镜、单侧双通道手术后康复与注意事项
一、术后3天卧床。术后第4天至1周,带腰围起床解手,其余时间卧床。术后1周至1月,卧床为主,带腰围起床解手+每天下地行走3次,每次15分钟。术后1月至3月,带腰围正常生活。术后3月,去除腰围。术后6月,可行慢跑、游泳等体育运动。二、术后1月,开始做直腿抬高动作,双下肢轮流进行(每天3次,每次10个)。术后2月,开始腰背肌功能锻炼,如拱桥式、飞燕式(每天2次,每次30个,具体动作我网站另有文章阐述)。避免久坐久蹲;避免弯腰取物,可采取腰部挺直、屈髋屈膝下蹲取物。三、极少数患者在术后1周至1月之间,可能出现腰酸、腰痛的现象,此时应卧床休息,减少下地活动时间,腰痛现象会逐渐好转,患者自我感觉越来越舒适,3个月去除腰围后即可恢复日常生活。
潘峰 副主任医师 武汉大学人民医院 骨1科(脊柱外科)1万人已读 - 精选 腰椎间盘突出症术后为什么还有下肢麻木?多长时间能恢复?
临床上腰椎间盘突出症患者做了微创或开放手术后,会觉得腿部的疼痛立马就减轻甚至消失了,但有少数患者感觉麻木还在,似乎比术前还加重了,心里非常着急。其实这是手术后的正常现象,具体原因我来给大家说一说。我们都知道,疼痛和麻木都由感觉神经传导,但传导疼痛的是细小的无髓纤维,传导麻木的是粗大的有髓纤维,无髓纤维结构相对简单,手术减压后的恢复更快,而有髓纤维需经历更长、更复杂的修复过程,因而疼痛减轻更快,麻木则需要更长时间恢复。另外,疼痛相对于麻木而言,是一种更敏锐、更让人感觉不快的情绪体验,所以术前的麻木往往被疼痛掩盖了,而术后疼痛减轻、消失了,麻木就凸显出来成为主要矛盾了。首先明确一点,绝大部分麻木症状都是可以恢复的,恢复时间一般在3个月之内。当然每个病人的情况不同,有的人时间短一些,有的人需要半年或更长时间,这与患病的病程长短、压迫程度等因素往往呈正相关,甚至有个别病人的麻木会一直存在,这是因为术前神经受压导致不可逆损伤、术后减压了神经也不能完全恢复。本文系潘峰医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
潘峰 副主任医师 武汉大学人民医院 骨1科(脊柱外科)2.8万人已读 - 精选 腰椎术后、腰肌劳损、慢性腰痛的腰背肌功能锻炼
燕飞式:适合于年轻人。俯卧床上,去枕,双手背后,用力挺胸抬头,使头胸离开床面,同时膝关节伸直,双大腿用力向后也离开床面。每次持续20秒,然后肌肉放松休息5秒为一个周期,每次做10个,根据本人的情况,可以做1组或几组。桥式运动:适合老年人、和体胖者。仰卧床上,去枕屈髋屈膝,腹部和臀部向上抬起,维持20秒,然后肌肉放松5秒,为一个周期,每次做10个,根据本人的情况,可以做1组或几组。
潘峰 副主任医师 武汉大学人民医院 骨1科(脊柱外科)8300人已读 - 医学科普 脊椎骨软骨瘤
骨软骨瘤是好发于长管状骨近关节部位的良性肿瘤。可单发或多发,单发者称外生骨疣,无遗传性,恶变比例为1%;多发者有家族遗传倾向,称为遗传性多发性骨软骨瘤病,恶变比例高,为5%~25%。常引起骨骼发育异常,导致肢体畸形。脊椎骨软骨瘤占原发性脊椎肿瘤的4%,是最常见的脊椎良性肿瘤。单发性的多见于20~30岁,多发性的多见于10~20岁。虽然所有的脊椎都可发病,但颈椎、特别是C2多见。大部分是脊椎后部结构发生病变,也有椎体本身发病的。关于发病原因有几种假说,如胚胎时期软骨细胞错置于骨表面所致,或起源于肌腱附着处的软骨纤维组织。骨软骨瘤由三部分组成:顶端薄层纤维组织,即软骨膜;膜下为透明软骨形成数毫米厚的软骨帽盖;帽盖下为正常骨皮质和骨松质延续形成的瘤蒂。脊椎骨软骨瘤多位于椎弓,呈球状,表面光滑。巨大者可呈分叶状、菜花状。软骨膜大部分是胶原纤维,软骨帽则由软骨细胞与基质构成,通过软骨内成骨成骨。骨性基底成分与所在部位骨质构造相同。一般骨骼发育成熟后的成年人软骨帽变薄或大部消失,肿瘤即停止生长。若继续增长应疑为骨软骨瘤恶变,形成继发性软骨肉瘤。本病多数无临床症状。出现症状的病人多不足20岁,男多于女。引起症状均由肿瘤增长导致,有时表现为局部肿块,约0.5%~1%的病变可突人椎管内压迫脊髓引起神经症状,也可压迫血管。另外,外伤也是诱发症状的原因。继发性脊柱侧弯较常见。骨软骨瘤靠近脊椎小关节者可导致活动障碍,在肿瘤基底部的病理骨折偶可引起剧烈疼痛。X线片上肿瘤呈球状或菜花状,可与椎体重叠,呈周边不整的团块状致密影,内有不规则的斑点状钙化或骨化影。累及邻近椎体时,可见相应的压迹。CT轴位图像可清楚显示病变部位、界限及形态,表现为皮质骨和骨松质均与母骨相连续的骨性突起,表面有软骨帽覆盖,其内可有点、环状密集钙化。增强扫描无明显强化。脊椎骨软骨瘤多起自椎弓骨皮质,以宽基底依附于母骨,向椎管内或椎管外突出;基底部骨小梁亦与母骨骨小梁相连,具有特征性。顶端软骨帽常见钙化斑点。MRI显示肿瘤的中心区域T1加权像呈高信号,T2加权像呈等信号的正常骨髓,在肿瘤的边缘,两者均可见低信号的骨皮质。软骨帽通常很薄,T1加权像呈低信号,T2加权像呈高信号则表示肿瘤生长或透明软骨残存,高信号消失代表肿瘤停止生长。软骨帽厚度如厚于10mm则疑有恶变的可能。增强扫描肿瘤常无明显强化。病人如在30岁以上且有疼痛症状,ECT显示“热”性核素浓集的病变可能为骨软骨瘤恶变或软骨肉瘤。诊断为良性骨软骨瘤的要点是边界清楚、分叶状的松质骨与骨皮质相连,不伴有相邻骨质的破坏,软骨帽的厚度在10mm以下。骨软骨瘤的手术适应症包括:①压迫脊髓引起神经症状;②出现疼痛或脊柱侧弯;③恶变为软骨肉瘤可能。
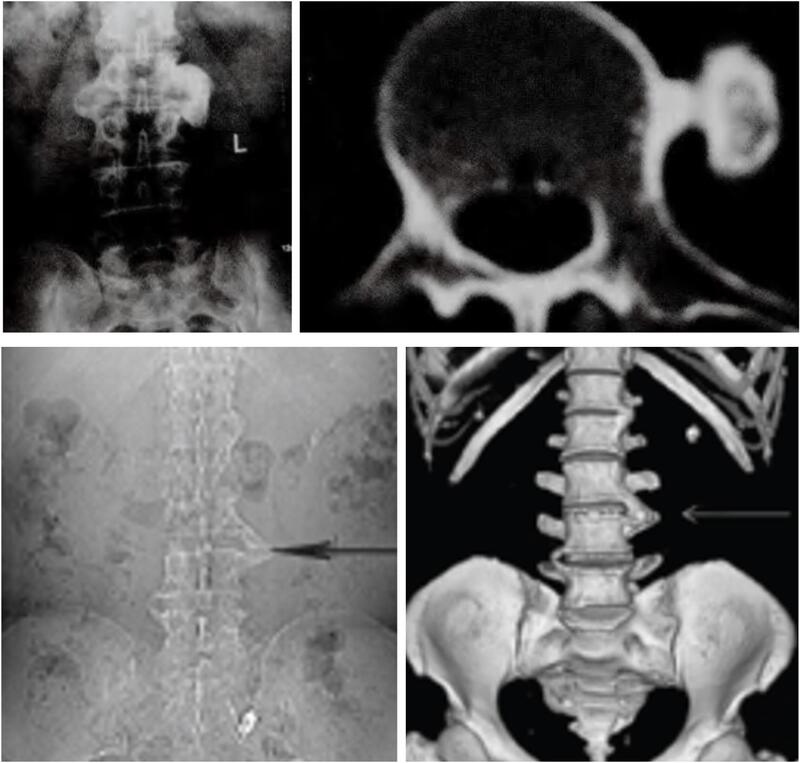 潘峰 副主任医师 武汉大学人民医院 骨1科(脊柱外科)6人已读
潘峰 副主任医师 武汉大学人民医院 骨1科(脊柱外科)6人已读 - 医学科普 脊椎嗜酸性肉芽肿
嗜酸性肉芽肿是朗格汉斯细胞增生症(良性组织细胞增生症)的一种。好发于男性,3/4见于20岁以下。病变可单发或多发。单发病灶常见于颅骨、股骨与脊椎。大多数病变发生在颈椎,儿童好发于颈椎中间的几个椎体,成人多发生在颈2椎体。单发性脊椎嗜酸性肉芽肿的临床表现多样,可以从无症状到剧烈疼痛,有时夜间加重,对非甾体类消炎药敏感。多数起病缓慢,表现为腰背与胸背胀痛,压痛和叩击痛轻,可有脊柱活动受限。随着肿瘤发展,可引起脊柱侧凸或后凸。发生病理性骨折后,可引起脊髓压迫症状,甚至完全截瘫。与发生在胸腰椎的嗜酸性肉芽肿相比,颈椎嗜酸性肉芽肿的神经症状较少见。多发病灶或软组织受累时,可有发热、乏力、食欲不振、体重减轻等。实验室检查可有血沉增快,嗜酸性粒细胞增多。X线片显示边界清楚的溶骨性破坏,椎体部分压缩呈楔形,以后椎体完全压缩,只剩上下缘皮质,呈扁平状或薄饼状。椎体高度减少,但水平方向不扩展,椎体可以消失,脊柱后凸畸形,但上下间隙与上下椎体边缘仍保持基本正常,边界清楚,无死骨和钙化,椎旁无软组织肿块影,故一般将脊椎嗜酸性肉芽肿典型X线表现描述为扁平椎。但扁平椎在颈椎嗜酸性肉芽肿少见。CT可显示溶骨性破坏的准确范围,破坏区内无脓肿、死骨和钙化等。在MRI上T1WI为低或等信号,T2WI为高信号,增强后明显强化。当椎体受累时往往累及整个椎体。MRI对钙化和骨皮质不敏感,而CT能更好地显示微小钙化和细微的骨皮质病变。随着多排螺旋CT的进展,成像速度更快,与MRI相似,也具有多平面重建的能力。CT的优点是能发现椎体后部附件的小病变,这里解剖较复杂,可以检出MRI较难发现的病变。因此,CT是骨样骨瘤、骨母细胞瘤和骨软骨瘤的最佳检查方法。CT在引导穿刺和肿瘤的消融治疗中,如骨样骨瘤,都非常重要。脊椎嗜酸性肉芽肿具有自限性,且对放射治疗、化学治疗等均较敏感,故目前对于该病的治疗方法尚不统一,有单纯支具洽疗、化学治疔、放射治疗、手术治疗等多种。其中,外科治疗效果优于非手术治疗,尤其适用于脊髓和神经根压迫者。脊椎嗜酸性肉芽肿手术治疗的主要目的是解除脊髓及神经根的压迫、维持脊柱的稳定和缓解疼痛。其绝对适应证为:①有脊髓压迫症状者;②活组织检查不能确诊有可能恶变者;③相邻或不相邻多节段椎体受侵者;④保守治疗一段时间后无效者。相对适应证为:①病变侵及脊柱小关节可能导致脊柱畸形者;②发病时已有较严重畸形者。大部分患者,特别对单发病变,单纯刮除术即可达到治愈目的。如病变较大,可在彻底刮除后植骨。也可不手术而仅给小剂量放疗(40~60Gy)。儿童的椎骨经放疗后,扁平椎高度可有不同程度的恢复,但放疗有可能损伤骨髓,故需慎用。对多发性病变,应以化疗为主。氮芥、甲氨蝶呤、长春新碱或类固醇等药物联合应用有一定疗效。椎弓肿瘤压迫脊髓引起截瘫者,可行椎弓肿瘤切除、后方减压内固定、植骨融合术。椎体破坏严重,病理骨折引起截瘫者,可行肿瘤椎体切除、前方减压内固定、植骨融合术。
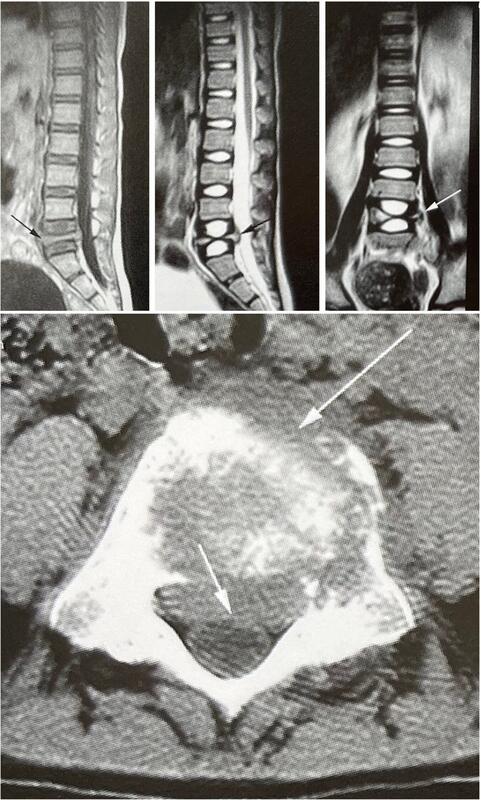 潘峰 副主任医师 武汉大学人民医院 骨1科(脊柱外科)4人已读
潘峰 副主任医师 武汉大学人民医院 骨1科(脊柱外科)4人已读 - 医学科普 脊椎动脉瘤样骨囊肿
本病为良性的肿瘤样病变,占骨肿瘤的1.4%~2.3%,。可能病因:①与骨巨细胞瘤、骨纤维异常增殖症、软骨母细胞瘤、纤维性骨化症、非骨化性纤维瘤有关,也可能是外伤伴随的继发性改变;②由于骨内有异常的动静脉瘘,致骨内静脉压持续增高,血管床扩张,骨吸收破坏而成。可分为原发性和继发性,前者是指独立存在,后者是指组织学表明有并存的良性或恶性病变,它可以作为其他肿瘤的一个表现。多见于未满20岁的年轻人,女性稍多。几乎所有的骨骼均可发病,脊椎的发病率比较高。胸椎高发,其次为腰椎、颈椎,骶骨少见。脊椎动脉瘤样骨囊肿多在椎弓,而椎体较少。与骨巨细胞瘤、脊索瘤相同,动脉瘤样骨囊肿可以越过椎间盘侵及其他相邻的椎体。组织学上,仿佛充满血液的海绵,为分叶状肿瘤,其中充填的成分包括骨、纤维组织和巨细胞,未见正常血管所具有的肌组织和弹力纤维。临床表现为患部隐痛、压痛和叩击痛轻,可有肿胀,脊柱活动受限。随着肿瘤的发展,可出现肿块,引起脊髓或神经根受压的症状。X线表现为椎体后方囊性膨胀性溶骨破坏,直径在2~9cm,内有条纹状分隔,病变边缘清晰,骨质可明显扩张,呈泡沫样膨胀,骨壳菲薄,或部分缺损,穿破或病理骨折后偶见骨膜反应。累及椎体可致压缩性骨折。CT显示薄层蛋壳样边缘和分叶状囊肿样病灶。MRI显示分叶状的瘤体内部,T1和T2加权像均呈低信号,可见边界清楚的边缘部和内部分隔。因出血,囊肿内呈各种各样的信号。虽然内部存在的液平不是该病的特异性表现,但当怀疑此病时,液平可作为诊断线索,检查前让患者静止10分钟后再拍照,此时T2像上液平会变得更清晰。增强后边缘部和内部分隔可被轻度强化。囊腔穿刺可抽得多量血性液体。手术发现此瘤为囊状或蜂窝状血腔,无搏动性出血,除病理性骨折外,一般无实质性肿瘤组织,仅能刮除囊壁。由于本病可继发于其他肿瘤,缺乏特征性的临床和X线表现,常给诊断带来困难。最重要的诊断依据是术中发现和病理所见。临床上应注意与脊椎骨巨细胞瘤相鉴别。位于椎弓的病变,若范围局限或有神经压迫症状,可行肿瘤切除术。位于椎体的病变,若范围局限,可行刮除植骨术;病变范围宽且有神经或脊髓压迫症状者,宜行肿瘤切除脊髓减压椎间植骨融合内固定术;对病变广泛,或椎弓椎体同时受累,或部位深,估计手术难度大,术中可能出血不止者,也可行术前血管栓塞或局部放疗,剂量为20Gy。大多数病变在初次治疗后6个月内复发。如果复发,可以考虑再次手术广泛切除病变,辅以放疗。
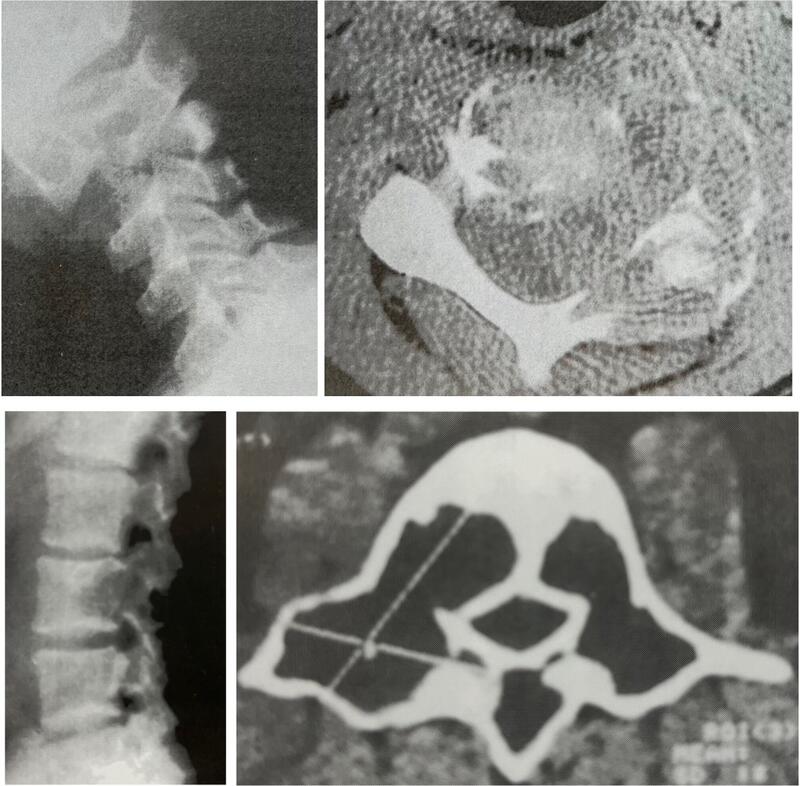 潘峰 副主任医师 武汉大学人民医院 骨1科(脊柱外科)2人已读
潘峰 副主任医师 武汉大学人民医院 骨1科(脊柱外科)2人已读





